Objetivo: verificar a eficácia e aceitação do tratamento de ronco e da SAHOS por meio de aparelho intrabucal.
Métodos: a amostra foi composta de 20 pacientes de ambos os sexos (13 homens e 7 mulheres) que apresentavam SAHOS, com média de idade de 48 anos, e índice de massa corporal (IMC) médio de 27,07. Foram realizadas polissonografias pré- e pós-tratamento (60 dias) em todos os pacientes, e os sinais e sintomas foram analisados por meio de exame clínico após o uso de splint.
Resultados: houve uma redução significativa do índice de apneia e hipopneia (IAH = 20,89 ± 17,9/hora) registrado no pré-tratamento, em comparação ao registrado durante o uso do aparelho intrabucal (IAH = 4,43 ± 3,09/hora). A roncopatia, a eficiência do sono e o índice de saturação de oxigênio também mostraram melhoras e, consequentemente, a sonolência diurna, o cansaço e a irritabilidade diminuíram.
Conclusões: apesar de algum desconforto relatado, houve boa aceitabilidade do aparelho por 60% dos pacientes, havendo melhora na qualidade do sono. Torna-se necessário um acompanhamento em médio e em longo prazo desses pacientes, com vistas ao ronco, à apneia do sono e aos efeitos colaterais decorrentes dessa modalidade de tratamento.
Palavras-chave: Síndromes da apneia do sono. Ronco. Polissonografia.
INTRODUÇÃO
O sono é essencial à homeostase e à renovação do organismo, bem como ao sistema nervoso central. Compreende um processo dinâmico e fisiológico de perda de consciência e inativação da musculatura voluntária, sendo reversível frente a estímulos (tátil, auditivo, somatossensitivo)¹.
A apneia obstrutiva do sono é conhecida como um distúrbio respiratório crônico e progressivo, caracterizado pela interrupção periódica da respiração durante o sono². Caracteriza-se pela aposição da língua e palato mole nas paredes lateral e posterior da orofaringe, provocando um colapso dessas estruturas. A diminuição ou a total ausência do fluxo aéreo varia com a gravidade da obstrução, normalmente durando de 5 a 10 segundos e por 5 ou 10 vezes durante o sono. O indivíduo tenta respirar até a hipoxemia, quando, então, desperta e há a desobstrução das vias aéreas. Em seguida, pode adormecer e sofrer a repetição do evento. Esse esforço repetitivo para que o ar percorra as vias aéreas causa um aumento de volume em 30% e causa flacidez dessas estruturas³.
O ronco é definido como um ruído inspiratório causado pelo atrito dos tecidos moles da orofaringe devido a uma obstrução parcial das vias aéreas superiores. Estima-se que 35% dos roncadores habituais possam desenvolver a SAHOS (Síndrome da Apneia e Hipopneia do Sono)4.
Entre os principais fatores etiológicos da SAHOS estão a hipotonicidade muscular (devido ao álcool, drogas miorrelaxantes, sedentarismo, envelhecimento e respiração bucal), obesidade (aumento de tecido adiposo no tronco superior e na região cervical), volume aumentado das secreções respiratórias, hipertensão, hipertrofia de tonsilas e úvula, decúbito dorsal ao dormir, retrognatia e macroglossia1,3.
Entre as 84 doenças catalogadas relacionadas ao distúrbio do sono, destacam-se o ronco e a apneia, os quais acometem 10% da população mundial, sendo que mais de 15 milhões de brasileiros roncam. Com relação aos sexos, a proporção é de 10:1 (homem/mulher), devido aos homens serem mais propensos a apresentar acúmulo de gordura na região abdominal5.
A SAHOS é considerada um problema de saúde pública devido às consequências cardiovasculares e aos riscos de acidentes ocupacionais e automobilísticos em decorrência da hipersonolência diurna e consequentes equívocos em decisões. Também está relacionada com a má qualidade de vida do paciente acometido, com deterioração dos aspectos neurocognitivos, refletindo negativamente no relacionamento familiar, social e no rendimento intelectual e profissional1.
Dependendo da severidade do acometimento, o tratamento pode variar, indo desde alterações no comportamento do paciente até os procedimentos cirúrgicos6.
Entre as alterações comportamentais estão a postura durante o sono, a perda de peso, a suspensão de álcool e sedativos1,7 e a higiene do sono1. Pacientes que dormem em decúbito dorsal apresentam ronco mais alto e uma piora nos eventos apneicos. Isso se deve ao fato de haver um deslocamento posterior do dorso da língua, palato mole e úvula palatina, propiciando a obstrução. Dessa forma, recomenda-se que os pacientes durmam em decúbito lateral1,5,7.
A higiene do sono consiste em algumas atitudes e medidas práticas saudáveis, visando a promoção de um sono contínuo e eficiente, decorrendo em diminuição da sonolência diurna no dia seguinte. Essas atitudes incluem: regularidade na hora do deitar e do despertar; exercícios físicos regulares, mas não próximos do horário de dormir; alimentação leve, com intervalo mínimo de duas horas antes de deitar-se; evitar consumo de substâncias que contenham cafeína e/ou nicotina por, no mínimo, quatro horas antes de dormir; limitar ao mínimo o uso de bebidas alcoólicas; e adequar o ambiente para favorecer o sono repousante, eliminando atividades incompatíveis como televisão, lanches e telefone1,3.
Os aparelhos intrabucais de avanço mandibular utilizados para tratar a roncopatia primária e a SAHOS leve são derivados dos aparelhos ortopédicos funcionais, os quais são usados no tratamento de retrognatismo em pacientes em fase de crescimento4, tendo sido uma alternativa de tratamento aos pacientes portadores de apneia moderada a severa, quando intolerantes ao uso do CPAP (Continuous Positive Airway Pressure)8,9.
OBJETIVOS
Avaliar a eficácia e aceitação em curto prazo do splint de protração mandibular (aparelho intrabucal) como auxiliar no tratamento do ronco e da SAHOS.
MATERIAL E MÉTODOS
Foram selecionados 30 pacientes que procuraram o Centro Educacional Dental Press (Maringá/PR) para tratar o ronco e a apneia do sono, no período de junho 2006 a junho 2007. Desses, 7 foram excluídos em decorrência de muitas perdas dentárias e doença periodontal ativa.
Após aprovação do projeto pelo Comitê Permanente de Ética em Pesquisa com Seres Humanos da Universidade Estadual de Maringá, os consentimentos esclarecidos, por escrito, dos pacientes foram instituídos antes que esses ingressassem no estudo. Três pacientes desistiram do tratamento um dia após a instalação do aparelho, por relatarem ser esse muito desconfortável. Portanto, a amostra abrangeu 20 pacientes, com idades entre 32 e 60 anos (média de 48 anos), de ambos os sexos, sendo 13 do masculino (65%) e 7 do feminino (35%), que relataram (ou que seus cônjuges relataram, o que é mais frequente) roncar ou ter paradas respiratórias durante o sono.
Para comprovação do ronco e da apneia do sono, bem como seu grau de severidade (índice de distúrbio respiratório), os pacientes foram submetidos a exame clínico médico (otorrinolaringológico) e de polissonografia, previamente ao uso do splint de avanço mandibular. Todos os exames de polissonografia foram monitorados com o equipamento Neuromap 40i (Neurotec, Itajubá/MG), tendo duração média de 7 horas.
Durante a anamnese, perguntou-se aos pacientes sobre a presença ou não de irritabilidade, cansaço e sonolência diurna. Após a segunda polissonografia, foi realizado novo questionário a respeito da melhora desses sintomas e a respeito das queixas dos pacientes sobre o aparelho utilizado.
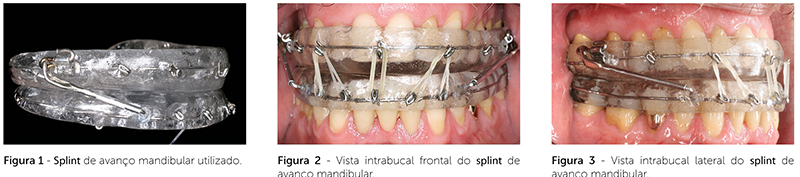
O aparelho utilizado na pesquisa foi o splint de avanço mandibular, sendo confeccionado com os acessórios do APM (aparelho de protração mandibular)10 e com fio de 0,9mm de aço inoxidável preenchido com acrílico (Fig. 1, 2, 3). Seu mecanismo telescópico de ação utiliza um conjunto tubo-pistão que articula a placa de resina acrílica superior com a inferior, para promover a anteriorização mandibular. Para melhor fixação da mandíbula em posição mais anteriorizada, foram utilizados elásticos intermaxilares (1/8” leve) nos ganchos presentes nas placas acrílicas.
As placas de acrílico foram confeccionadas limitadas ao espaço funcional livre de 3mm (média) para evitar o desconforto neuromuscular, conforme descrito na literatura1,11. Os aparelhos foram confeccionados com o maior avanço mandibular possível para cada paciente, desde que tal posição mandibular não fosse desconfortável a eles.
O tempo mínimo de uso estipulado foi de 4 dias por semana, durante 60 dias. Esse tempo permitiu a adaptação do paciente ao uso do aparelho durante o sono, bem como permitiu ajustes necessários do aparelho. Após esse período, os pacientes foram submetidos a nova polissonografia, dessa vez utilizando o splint, para se avaliar a eficácia do aparelho em curto prazo, com relação ao grau de apneia do sono, roncopatia, eficiência do sono, saturação mínima de oxigênio e arritmia cardíaca.
O índice de massa corporal (IMC) foi registrado antes da primeira e após a segunda polissonografia, verificando-se alterações durante esse período, para que não houvesse influência nos resultados polissonográficos com o uso do splint. Para verificação de diferenças estatísticas entre os resultados pré- e pós-tratamento obtidos por meio das polissonografias, utilizou-se o teste de Wilcoxon (considerando um nível de significância de 5%), sendo esse também utilizado para avaliar alterações nos sintomas e queixas com relação ao aparelho utilizado.
RESULTADOS
A Tabela 1 mostra a comparação das médias dos índices de apneia-hipopneia (por hora) pré- e pós-tratamento. A Tabela 2 demonstra a gravidade da roncopatia pré- e pós-tratamento (por hora). Já a Tabela 3 apresenta a média e o desvio-padrão do IMC, SO2 mínima e eficiência do sono pré- e pós-tratamento. A presença de arritmias cardíacas antes e após a terapia com o splint é verificada na Tabela 4. A Tabela 5 mostra os sintomas relatados pelos pacientes antes e após o tratamento. Por fim, a Tabela 6 apresenta a aceitabilidade do aparelho pelos pacientes.
Comparado ao descrito na literatura12-22, o índice médio de apneia-hipopneia (IAH) se reduziu significativamente nos pacientes analisados no presente estudo, de 20,89 ± 17,9/hora para 4,43 ± 3,09/hora, sendo que 15 pacientes não apresentaram apneia (< 5/hora), 4 apresentaram IAH leve (entre 5 e 15/hora), e apenas um IAH moderado (entre 15 e 30/hora) (p < 0,003). Além disso, a gravidade do ronco mostrou melhoras estatisticamente significativas, sendo documentadas por meio do exame polissonográfico, o qual acusou ausência do ronco em 6 pacientes (30%), sendo que 13 permaneceram com roncopatia leve (65%) e apenas 1 dos pacientes continuou com grau moderado (5%) (p = 0,002). O índice de saturação de oxigênio (SO2) se alterou de 84,3 ± 9,33 para 92,75 ± 2,4 (p = 0,09), não sendo esse resultado estatisticamente significativo; enquanto a eficiência quantitativa do sono se alterou de 83,58 ± 7,58 para 88,03 ± 4,45 (p = 0,03). O índice médio de massa corporal não mostrou alterações significativas, evidenciando sua ausência de interferência nos resultados obtidos com o tratamento. Apesar de não ser estatisticamente significativo (p = 0,14), nenhum paciente apresentou arritmia cardíaca durante o exame polissonográfico pós-tratamento. Anteriormente, apenas três casos apresentavam arritmia cardíaca.
O aparelho removível de Herbst, que serviu de modelo para a confecção do tipo de aparelho avaliado na pesquisa, foi avaliado por Rider23 em 16 pacientes, por um período de 10 meses. Com a exceção de um paciente, que não tolerou o uso do aparelho, houve melhoras de 70 a 100% na qualidade do sono.
Em um estudo prévio, as mulheres, quando comparadas aos homens, apresentaram mais efeitos colaterais e demonstraram maior tendência de abandonar o tratamento8. Isso é o oposto ao encontrado na presente pesquisa, em que os homens apresentaram mais efeitos colaterais e se mostraram mais relapsos à adaptação ao aparelho.
Pantin et al.24 entrevistaram 132 pacientes com SAHOS e que foram submetidos à terapia com aparelhos intrabucais por um período de 5 anos, constatando que 81% dos pacientes sofreram efeitos colaterais, tais como salivação excessiva (30%), xerostomia (23%), dores temporomandibulares (26%), dores miofaciais (25%) e alterações oclusais (16%). Entretanto, esses efeitos mostraram-se leves e transitórios. Semelhantemente ao presente estudo, dores dentárias de grau leve foram relatadas em 100% dos casos analisados. Para solucionar tal problema, seria possível modificar o tipo de material da placa acrílica por um material mais confortável, apesar de Almeida et al.8 relatarem os mesmos efeitos colaterais ao utilizarem o Klearway, cujo material utilizado é termoplástico, de modo que talvez os desconfortos sejam menores. A hipersalivação foi constatada em 30% dos pacientes (n = 6), ressecamento bucal em 15% (n = 3), dores articulares em 10% (n = 2), com 20% (n = 4) queixando-se de dores musculares. Apesar dos efeitos colaterais relatados, houve boa aceitabilidade por 60% (n = 12) dos casos.
A sonolência diurna e o cansaço foram reduzidos em 75% dos pacientes, e a irritabilidade excessiva foi minimizada em 90% deles.
Markland25 reportou que o aparelho de avanço mandibular previne o colapso das vias aéreas superiores durante o sono, mantendo a mandíbula em posição protrusiva, exercendo sobre os dentes anterossuperiores forças extrusivas e de lingualização, e exercendo nos inferiores mesialização e vestibularização, havendo mudanças oclusais significativas em longo prazo.
Almeida et al.8 relataram que o uso dos aparelhos intrabucais de avanço mandibular também altera a configuração da via aérea superior. Relataram decréscimo no comprimento palatino e aumento na área faríngea, provavelmente devidos a uma perda de edema causada pelo ronco e por apneias repetitivas.
Embora algumas alterações dentárias e demais efeitos colaterais possam ser indesejáveis em determinados pacientes, acredita-se que o tratamento eficaz de uma doença que ameaça a vida, tal como a SAHOS, substitui a manutenção da oclusão referencial. Mesmo ao se observar movimentações dentárias maiores, a interrupção do tratamento com o aparelho intrabucal só deve ocorrer caso o paciente aceite outra modalidade de tratamento, tal como o uso do equipamento de pressurização positiva contínua de ar para a via aérea superior (CPAP).
Os pacientes que precisam de tratamento para SAHOS geralmente apresentam idade superior a 40 anos, quando a doença periodontal tende a se agravar, necessitando, dessa forma, de um estudo prospectivo com avaliação periodontal detalhada, para se avaliar um possível fator de predição de movimentação dentária8.
Haja vista que os aparelhos intrabucais para tratamento da SAHOS constituem uma abordagem de tratamento vitalícia, sendo desconhecidas as consequências de seu uso por um período superior a 6 anos, tornam-se necessários exames clínicos e radiográficos periódicos para acompanhamento de efeitos colaterais, ora benéficos, ora maléficos, dependendo do padrão facial e da oclusão pré-tratamento do paciente.
Segundo Lowe14, pacientes portadores de SAHOS normalmente possuem maxila e mandíbula retroposicionadas, plano oclusal inclinado, dentes superiores e inferiores com uma supererupção, incisivos inferiores inclinados para a vestibular e plano mandibular e ângulo goníaco aumentados. Também apresentam maior altura facial, parede faríngea posicionada para a região posterior, flexão mais aguda da base craniana, vias aéreas mais estreitas, palato mole mais longo e osso hioide deslocado para inferior. Segundo Rose et al.16, pacientes que apresentam uma altura facial anterior menor e uma posição do osso hioide mais para a frente e para baixo possuem um prognóstico melhor. Em apenas um paciente do presente estudo não se obteve sucesso com o aparelho intrabucal, provavelmente pelo fato do paciente apresentar via aérea superior ampla, bom relacionamento das bases ósseas, altura facial aumentada e posicionamento do hioide mais superior.
Otsuka et al.21 sugerem que, na prática odontológica, os clínicos devem ser cautelosos ao tratar pacientes com apneia utilizando aparelhos intrabucais, caso apresentem uma via aérea anteroposterior ampla e apresentem alteração de peso durante o tratamento.
Apesar dos resultados positivos encontrados, a continuidade do estudo e o acompanhamento desses pacientes para a obtenção de resultados em médio e em longo prazo sobre o ronco, a apneia do sono e os efeitos colaterais decorrentes do tratamento tornam-se necessário.
CONCLUSÕES
Apesar de algum desconforto relatado, houve boa aceitabilidade do aparelho por 60% dos pacientes, com melhora na qualidade do sono.
Torna-se necessário um acompanhamento em médio e em longo prazo dos pacientes para observação do ronco e da apneia do sono, bem como observando possíveis efeitos colaterais decorrentes dessa modalidade de tratamento da SAHOS.
Como citar este artigo: Lima CMP, Furquim LZ, Ramos AL. Short-term efficacy of mandibular advancement splint in treatment of obstructive sleep apnea-hypopnea syndrome. Dental Press J Orthod. 2013 May-June;18(3):118-23.
Enviado em: 25 de março de 2011 – Revisado e aceito: 28 de junho de 2012
» Os autores declaram não ter interesses associativos, comerciais, de propriedade ou financeiros, que representem conflito de interesse, nos produtos e companhias descritos nesse artigo.
» Os pacientes que aparecem no presente artigo autorizaram previamente a publicação de suas fotografias faciais e intrabucais.
Endereço para correspondência: Calliandra Moura Pereira de Lima
Rua 7 de Setembro, 2500 – Centro
CEP: 79.020-310 – Campo Grande/MS – E-mail: calli.pereira@bol.com.br